Rapport de surveillance 2022
Nous sommes heureux de présenter ce rapport portant sur la surveillance des maladies infectieuses transmissibles par le sang. Une surveillance exercée de façon rigoureuse et en temps opportun est indispensable à la sécurité des réserves de sang. Cette surveillance comprend un suivi des marqueurs de maladies transmissibles faisant l’objet de tests de dépistage (notamment les infections bactériennes), des enquêtes sur les signalements d’infections possiblement transmises par transfusion ainsi que des analyses prospectives visant à déceler tout agent pathogène susceptible de constituer un risque.
Pour demander d’anciens rapports de surveillance, veuillez communiquer avec nous par l’entremise de notre formulaire.
Présent rapport : 2023
Rapports précédents : 2020, 2021
Rapport de surveillance 2022
Auteur : Sheila O'Brien, RN, PhD
Mise en ligne : octobre 2022
Résumé
Le présent rapport annuel porte sur la surveillance des maladies infectieuses transmissibles par le sang et des menaces émergentes. Une surveillance exercée de façon rigoureuse et en temps opportun est indispensable à la sécurité des réserves de sang. Cette surveillance comprend un suivi des marqueurs de maladies transmissibles détectables dans le sang, des enquêtes sur les signalements de transmission éventuelle par transfusion ainsi que des analyses prospectives visant à déceler tout agent pathogène susceptible de constituer un risque. Le rapport porte également sur la surveillance des risques de nature non infectieuse liés à certains aspects de la santé et de la sécurité des donneurs, ainsi que sur les services diagnostiques.
Surveillances des risques infectieux
Pour déceler les composants sanguins infectieux et empêcher leur transfusion aux patients, nous utilisons les tests de dépistage d’agents pathogènes les plus à jour. En 2021, le taux de maladies transmissibles pour 100 000 dons est demeuré très bas : 0,4 pour le virus de l’immunodéficience humaine (VIH); 7,2 pour le virus de l’hépatite C (VHC); 4,9 pour le virus de l’hépatite B (VHB); 1,0 pour le virus T‑lymphotrope humain (HTLV) et 6,7 pour le virus de la syphilis. Des tests de dépistage sélectif de donneurs exposés à un risque d’infection par la maladie de Chagas ont révélé 2 dons contaminés, et il y a eu 9 résultats positifs au test de dépistage du virus du Nil occidental (VNO). Selon les estimations actuelles, les risques résiduels d’infection par transfusion de sang potentiellement contaminé sont très faibles au Canada : 1 sur 12,9 millions de dons pour le VIH, 1 sur 27,1 millions de dons pour le VHC et 1 sur 2 millions de dons pour le VHB. Les enquêtes de retraçage de receveurs et de donneurs n’ont révélé aucune infection par transfusion. Une croissance bactérienne a été détectée dans 171 produits plaquettaires. Parmi les 452 donneurs potentiels de cellules souches du sang périphérique ou de moelle osseuse testés, 1 s’est révélé positif au virus de l’hépatite C. Des 424 échantillons de cellules souches provenant de mères qui ont fait un don de sang de cordon (sang contenu dans le cordon ombilical et le placenta) après leur accouchement, 1 a donné un résultat positif pour le HTLV.
Les analyses prospectives visent à déterminer les menaces pour l’approvisionnement en sang. Le risque de babésiose, une maladie due à un parasite véhiculé par les tiques, demeure sous surveillance. Le parasite, Babesia microti, semble être au premier stade de son installation à quelques endroits au Canada, en particulier au Manitoba. En ce qui concerne le paludisme (malaria), les personnes qui ont voyagé ou résidé dans des régions touchées sont temporairement écartées du don de sang en raison du risque associé à la maladie. Par ailleurs, une période de non-admissibilité de 3 semaines est appliquée à toute personne ayant voyagé dans une région autre que le Canada, les États-Unis et l’Europe afin de réduire le risque d’infections découlant de courts voyages, comme l’infection par le Zika. Ce critère a été élargi en 2020 pour inclure tout voyage de 2 semaines à l’extérieur du Canada afin de réduire le risque d’exposition d’autres donneurs et des membres du personnel au virus responsable de la COVID-19. Cette modification a été conservée en 2021.
COVID-19
En novembre 2019, un nouveau coronavirus (SRAS-CoV-2) a été découvert à Wuhan, dans la province de Hubei, en Chine. Le 11 mars 2020, l’Organisation mondiale de la Santé a déclaré que la COVID-19 était pandémique. Bien que le SRAS-CoV-2 ne soit pas transmissible par le sang, de nombreuses mesures ont été mises en place pour protéger les donneurs, les bénévoles et le personnel dans les milieux de collecte de sang. Depuis mai 2020, la Société canadienne du sang a effectué des tests de détection des anticorps contre le SRAS‑CoV-2 sur plus de 290 000 échantillons de sang dans le cadre d’une étude menée en partenariat avec le Groupe de travail sur l’immunité face à la COVID-19 à la demande du gouvernement du Canada. Les résultats ont révélé que le taux d’infection naturelle chez les donneurs est passé de moins de 2 % en janvier 2021 à environ 5 % en novembre, puis à environ 6 % en décembre lorsque le variant Omicron s’est installé. En ce qui concerne la présence d’anticorps induits par le vaccin, la séroprévalence est passée d’environ 2 % à environ 98 % au cours de l’année 2021, chiffres en accord avec les programmes de vaccination à grande échelle. Ces données étaient très importantes pour aider les autorités de santé publique à prescrire les mesures appropriées pour protéger les Canadiens.
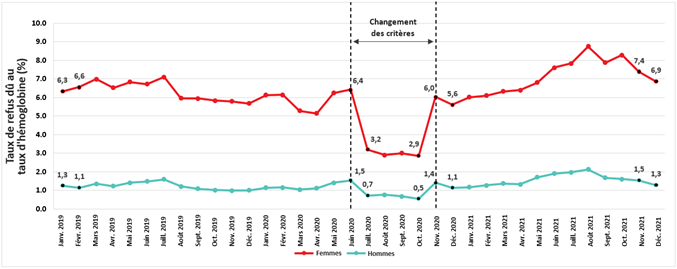
En 2020, la Société canadienne du sang a rapidement mis des mesures en place pour protéger la santé des donneurs, des bénévoles et du personnel et assurer la suffisance des réserves. Un an plus tôt, en mars 2019, elle avait lancé une Initiative pour le bien-être du donneur pour réduire le nombre de réactions vagales (signes précurseurs d’évanouissement ou perte de conscience), même si le don de sang est très sûr et que les effets nocifs indésirables sont plutôt rares. L’Initiative visait également à aider les donneurs à se sentir bien après leur don. Pour limiter les activités pouvant constituer un risque de transmission de la COVID-19 (collations et consommation de liquides au centre de donneurs), l’Initiative a été révisée, car le taux de réaction vasovagale chez les primo-donneurs est revenu à ce qu’il était avant sa mise en œuvre. De plus, dans l’éventualité d’une baisse de la participation des donneurs et afin de réduire le nombre de refus et assurer la suffisance des réserves, le taux d’hémoglobine minimal a été abaissé à 120 g/l (au lieu de 125 g/l) pour les femmes et à 125 g/l (au lieu de 130 g/l) pour les hommes, de juillet à octobre 2020. Le taux de refus lié à un faible taux d’hémoglobine est passé de 7 % à 3,2 % chez les femmes et de 1,5 % à 0,8 % chez les hommes durant cette période. Cependant, au cours de l’année 2021, le nombre de refus a augmenté tant chez les hommes que chez les femmes et est resté élevé chez les femmes pendant le mois de décembre.
Services diagnostiques
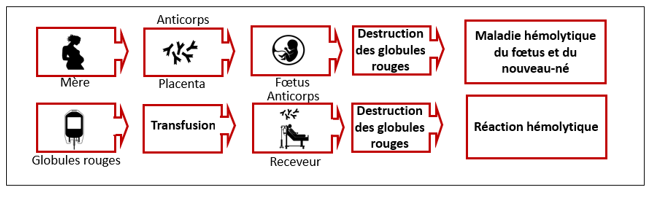
Les Services diagnostiques de la Société canadienne du sang effectuent des tests prénataux ainsi que des analyses pour les patients ayant des besoins transfusionnels complexes. Plusieurs provinces font faire des tests prénataux pour toutes les femmes enceintes alors que d’autres les demandent uniquement pour certaines femmes. En 2021, les Services diagnostiques ont détecté des anticorps anti-érythrocytaires chez 1 101 patientes enceintes, ce qui constitue un risque de maladie hémolytique du fœtus et du nouveau-né, et chez 2 165 patients, ce qui signifie que ces patients pourraient nécessiter de produits sanguins spéciaux.
Démographie des donneurs
Près d’un cinquième des dons proviennent de donneurs racisés. La plupart des dons proviennent de personnes qui ont déjà donné. Un peu plus de la moitié proviennent d’hommes et près de la moitié (45 %), de personnes âgées de plus de 50 ans. Près de la moitié (46 %) des dons proviennent de l’Ontario.
1. Introduction
Préserver le sang des risques de contamination implique une approche multidimensionnelle. L’information en ligne destinée aux donneurs et les dépliants qu’ils doivent lire sur place avant de faire un don décrivent les facteurs de risque de maladies transmissibles et indiquent dans quels cas les gens doivent s’abstenir de faire un don. Avant de donner du sang, chaque donneur doit remplir un questionnaire médical qui comprend des questions sur les facteurs de risque de maladies transmissibles. Le donneur doit ensuite rencontrer un membre du personnel qualifié qui détermine s’il peut donner du sang. Tous les dons sont soumis au dépistage de marqueurs d’agents pathogènes transmissibles par transfusion : le VIH, le VHB, le VHC, le virus T‑lymphotrope humain ou HTLV (virus qui peut entraîner une leucémie, quoique ces cas soient rares) et le virus de la syphilis. Pour ce qui est du VNO, tous les dons sont soumis à un test de dépistage pendant la période à risque, soit le printemps, l’été et l’automne; l’hiver, seules les personnes qui ont voyagé à l’étranger sont testées. Un test de dépistage de la maladie de Chagas (transmise par une piqûre d’insecte d’Amérique latine) est effectué pour les donneurs à risque. Des tests bactériologiques sont en outre réalisés pour les produits plaquettaires. Un nouveau coronavirus, le SRAS-CoV-2, qui cause la COVID-19 (une infection respiratoire), est apparu en 2020 et a continué de sévir en 2021. Bien que le virus ne soit pas transmissible par transfusion, il a eu des répercussions sur les opérations, car il fallait protéger la sécurité des donneurs, des employés et des bénévoles, tout en continuant de répondre aux besoins des receveurs de sang. De plus, la collecte de données épidémiologiques sur l’évolution de la prévalence des anticorps dans notre population de donneurs a contribué à la prise de décisions relatives à la santé publique pendant la pandémie.
La surveillance comprend un contrôle des tests effectués pour dépister les maladies transmissibles chez les donneurs, des enquêtes sur les maladies infectieuses possiblement transmises aux transfusés ainsi que des analyses prospectives visant à déceler les nouveaux agents pathogènes. Il est également essentiel de surveiller la sécurité des donneurs. Bien que la surveillance soit effectuée en temps réel tout au long de l’année, la publication du bilan est souvent légèrement retardée par les différentes étapes de la vérification finale. Le présent rapport décrit l’approche adoptée par la Société canadienne du sang en matière de surveillance des agents pathogènes transmissibles par le sang, des menaces infectieuses et de la sécurité des donneurs et contient les données de l’année civile 2021.
2. Surveillance des donneurs de sang
La figure 1 présente le nombre de dons allogéniques (sang total, plaquettes et plasma-aphérèse) effectués par des donneurs réguliers et des primo-donneurs (personnes qui font un don pour la première fois). La majorité des dons — 91,7 % — proviennent de donneurs réguliers; la proportion de dons provenant de primo-donneurs continue de baisser; de 12,3 % en 2018, à 11,1 % en 2019, à 9,8 % en 2020 et à 8,3 % en 2021.
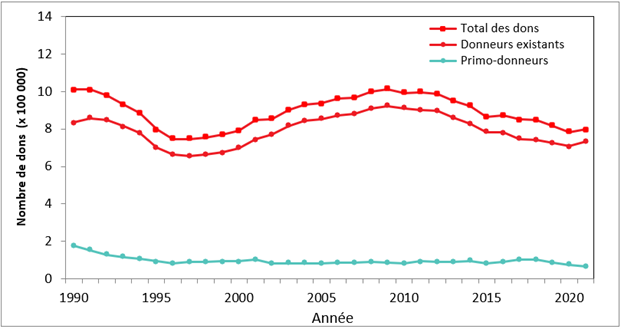
Remarque : Les dons de plasma par aphérèse ne sont pas inclus dans ces données.
Agents pathogènes « classiques »
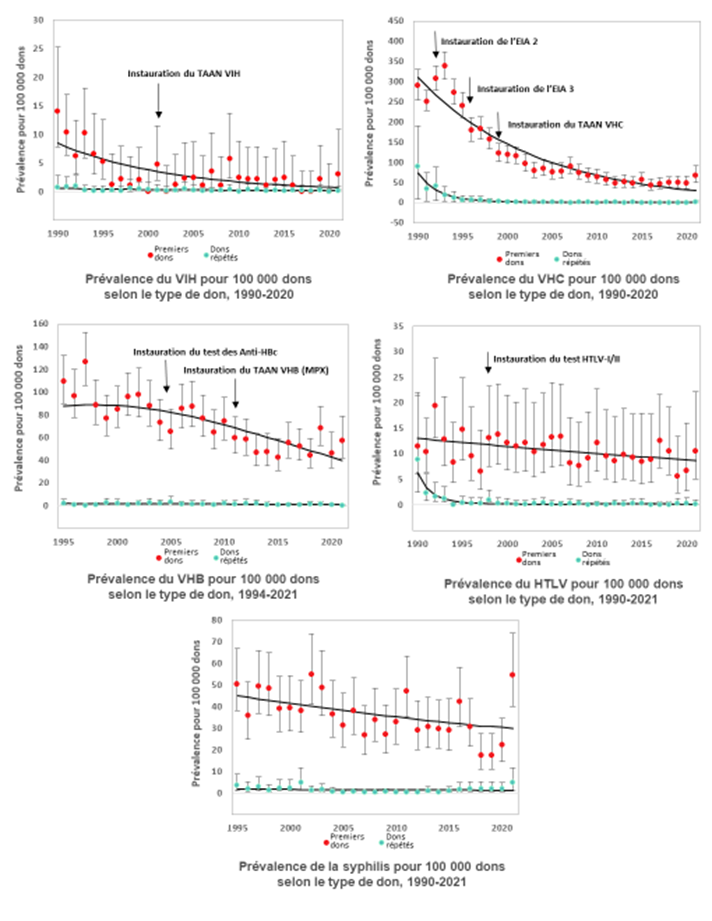
L’annexe I présente en détail les tests de dépistage utilisés et leur date d’entrée en vigueur. Le tableau 1 montre le nombre de dons infectés et les taux d’infection pour 100 000 dons par groupe démographique en 2021. La plupart du temps, les maladies transmissibles sont présentes chez les primo-donneurs; ces personnes n’ont été soumises à aucun dépistage auparavant et ont pu être infectées n’importe quand. Tous les dons porteurs d’agents infectieux transmissibles étaient des dons de sang total. Il y a eu 3 dons positifs pour le VIH en 2021. Pour le VIH, le nombre de dons positifs a varié entre 0 et 4 par année au cours des cinq dernières années. Le taux d’infection pour 100 000 dons a diminué pour la plupart des marqueurs et le taux d’infection des dons de donneurs réguliers est extrêmement faible (voir l’annexe II). La seule exception est la syphilis, pour laquelle le taux d’infection est resté élevé en 2021 : 6,7 pour 100 000 dons, comparativement à 4,1 en 2019 et 9,8 en 2020. Les cas de syphilis augmentent dans la population générale, mais les deux situations ne sont pas directement comparables, car les cas enregistrés par la santé publique ne concernent que les personnes qui avaient des raisons de se faire tester (généralement les nouvelles infections avec symptômes) alors que les donneurs de sang comprennent à la fois les personnes qui ne sont pas conscientes de leur infection et celles qui ont pu être infectées dans le passé. Il est peu probable que la syphilis puisse être transmise par transfusion en raison des méthodes modernes de traitement du sang.
En avril 2021, un nouveau test sérologique a été introduit et une augmentation des dons positifs au VHC a été observée. Ces dons ont été retestés avec l’ancien test et presque tous ont été considérés comme vrais positifs. Environ 16 % auraient été négatifs avec l’ancien test. Il est important de noter que tous les dons dont l’acide nucléique du VHC était détectable étaient réactifs aux deux tests, mais le nouveau test pourrait détecter de faibles niveaux d’anticorps provenant d’infections plus anciennes qui étaient guéries.
Pour en savoir plus, voir l’annexe III.
Tableau 1. Dons infectieux confirmés et taux de prévalence pour 100 000 dons, 2021
| Caractéristiques | Nombre de dons | Pourcentage de dons | VIH | VHC | VHB | HTLV | Syphilis | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Statut des donneurs | Pos | Taux | Pos | Taux | Pos | Taux | Pos | Taux | Pos | Taux | ||
|
Primo |
66 297 |
8,3 | 2 | 3,0 | 45 | 67,9 | 38 | 57,3 | 7 | 10,6 | 37 | 55,8 |
|
Existants |
731 193 | 91,7 | 1 | 0,1 | 12 | 1,6 | 1 | 0,1 | 1 | 0,1 | 12 | 2,2 |
| Sexe | ||||||||||||
|
Femme |
347 462 | 43,6 | 0 | - | 26 | 7,5 | 9 | 2,1 | 3 | 0,9 | 16 | 4,6 |
|
Homme |
450 028 | 56,4 | 3 | 0,7 | 31 | 6,9 | 30 | 6,7 | 5 | 1,1 | 37 | 8,2 |
| Âge | ||||||||||||
|
17-29 |
144 730 | 18,2 | 1 | 0,7 | 8 | 5,5 | 5 | 3,5 | 2 | 1,4 | 17 | 11,8 |
|
30-39 |
149 546 | 18,8 | 1 | 0.7 | 11 | 7,4 | 12 | 8,0 | 1 | 0,7 | 16 | 10,7 |
|
40-49 |
135 047 | 16,9 | 1 | 0,7 | 12 | 8,9 | 11 | 8,2 | 1 | 0,7 | 7 | 5,2 |
|
50+ |
368 167 | 46,2 | 0 | - | 26 | 7,1 | 11 | 3,0 | 4 | 1,1 | 13 | 3,5 |
| Total | 797 490 | 100 | 3 | 0,4 | 57 | 7,2 | 39 | 4,9 | 8 | 1,0 | 53 | 6,7 |
Toutes les unités contenant des agents pathogènes transmissibles sont détruites. Le plus grand risque provient de donneurs infectés juste avant de faire leur don : l’infection est alors trop récente pour être dépistée. La période pendant laquelle l’infection est indétectable est appelée « fenêtre sérologique ». Grâce aux techniques de dépistage actuelles, la fenêtre sérologique est très courte. Pour le VIH et le VHC, l’infection peut être dépistée dans les deux semaines suivant la contamination au moyen d’un test d’amplification des acides nucléiques (TAAN); pour le VHB, dans le mois qui suit. Le risque résiduel d’infection correspond à une estimation du risque qu’un don potentiellement infectieux soit transmis au cours de la fenêtre sérologique. Le tableau 2 contient les estimations basées sur les nouvelles infections (don positif avec un don négatif au cours des 3 dernières années) et inclut les données de 2018 à 2020. Le risque est actuellement extrêmement faible, mais il ne peut bien sûr jamais être nul. 2018 à 2020. Le risque zéro n’existe pas, mais à l’heure actuelle, le risque est extrêmement faible.
Tableau 2. Estimation du risque résiduel d’infection par le VIH, le VHC et le VHB
| VIH | VHC | VHB |
|---|---|---|
| 1 don sur 12,9 millions | 1 don sur 27,1 millions | 1 don sur 2 millions |
Facteur de risque
Les donneurs qui obtiennent un résultat positif à un test de dépistage d’agents infectieux peuvent participer à un entretien afin de déterminer leurs facteurs de risque. Les principaux facteurs de risque sont présentés dans le tableau 3. Pour le VIH, il est difficile de généraliser, car les infections chez les donneurs sont très rares. La participation à ces entretiens étant volontaire, les données ne concernent que certains donneurs; chez de nombreux donneurs, aucun facteur de risque n’a pu être constaté.
Tableau 3. Facteurs de risque de maladies infectieuses chez les donneurs de sang
| Infection | Facteur de risque |
|---|---|
| VIH | Rapports hétérosexuels à haut risque Rapports sexuels entre hommes |
| VHC |
Antécédents de consommation de drogue par voie intravenineuse |
| VHB | Être né dans un pays ayant un taux de prévalence élevé |
| HTLV | Être né à l’étranger (surtout dans les Caraïbes) Antécédents de maladie transmissible sexuellement Antécédents de transfusion sanguine |
| Syphilis | Antécédents syphilitiques |
Remarque : Les donneurs ne sont pas tous disponibles ou prêts pour un entretien.
Maladie de Chagas (Trypanosoma cruzi)
La maladie de Chagas est provoquée par une infection parasitaire due à Trypanosoma cruzi (T. cruzi). On peut la contracter après avoir été piqué par un insecte surtout présent dans certaines régions du Mexique, d’Amérique centrale et d’Amérique du Sud. Le parasite T. cruzi peut également être transmis de la mère à l’enfant pendant la grossesse ainsi que par transfusion sanguine. Depuis que la Société canadienne du sang a commencé à réaliser des tests de dépistage chez les donneurs présentant des facteurs de risque en 2010, 32 dons infectés ont été recensés pour le T. cruzi (voir la figure 2). Sur les 7 268 dons analysés en 2021, 2 ont produit un résultat positif.

Virus du Nil occidental
Véhiculé par les moustiques, le virus du Nil occidental est présent en Amérique du Nord depuis 1999 (au Canada, depuis 2002). Bien que les symptômes puissent être graves, ils sont généralement modérés et la plupart des personnes infectées ne sont pas conscientes de l’être. Pendant le printemps, l’été et l’automne, les dons sont analysés par groupe de six, sous forme de mélange. Toutefois, les dons provenant des régions où le virus est actif — dons identifiés à l’aide d’un algorithme — sont analysés séparément, ce qui permet de réduire davantage les risques de contamination. En 2021, pendant la période où tous les dons sont analysés, c’est-à-dire le printemps, l’été et l’automne, sur 396 950 dons, 9 ont révélé un résultat positif. De ces 9 résultats, qui ont été confirmés entre le 17 août et le 29 septembre, 8 ont été faits en Ontario et 1 au Manitoba, dans la région où ont été enregistrés les cas cliniques. En ce qui concerne les dons effectués par des voyageurs pendant l’hiver (du 1er janvier au 30 mai et du 28 novembre au 31 décembre 2021), aucun n’a produit un résultat positif sur les 4 935 échantillons testés.

3. Surveillance des agents pathogènes émergents
Exercer une surveillance prospective des agents infectieux à diffusion hématogène présents dans le monde nous permet de revoir rapidement nos politiques d’admissibilité des donneurs pour préserver l’innocuité des produits sanguins. Comme nous surveillons les épidémies qui se déclarent dans d’autres parties du monde, nous sommes conscients des risques avant même que la maladie soit observée au Canada. Bien que les voyages internationaux aient été limités pendant la pandémie de COVID-19, il est devenu banal de voyager à l’étranger et les maladies infectieuses peuvent rapidement se propager d’un pays à l’autre. Pour cerner les risques, la Société canadienne du sang doit disposer en tout temps des informations les plus récentes. Son personnel médical et scientifique obtient ces informations en s’affiliant à des organismes spécialisés en santé publique et en maladies infectieuses, et en exerçant une veille sur les sites Web et les revues qui publient le type de renseignements recherchés. S’il y a lieu, le cadre décisionnel fondé sur le risque, un outil élaboré par l’Alliance of Blood Operators (ABO), est utilisé pour faciliter la prise de décision. Cet outil permet de tenir compte de divers facteurs, notamment les risques infectieux pour les receveurs, l’impact opérationnel des stratégies envisagées, la perspective des parties prenantes et l’économie de la santé. Un certain nombre d’agents pathogènes présents au Canada et pouvant présenter un risque infectieux font l’objet d’une surveillance continue.
Maladie à coronavirus 2019 (COVID-19)
Le SRAS-CoV-2 est un nouveau coronavirus observé pour la première fois en Chine, plus précisément à Wuhan, dans la province du Hubei, à la fin de l’année 2019. Ce virus est responsable d’une grave maladie respiratoire appelée maladie à coronavirus 2019 ou COVID‑19. Certaines personnes infectées sont extrêmement malades et peuvent mourir à la suite de complications, tandis que d’autres n’éprouvent que de légers symptômes ou sont totalement asymptomatiques. Le 11 mars 2020, l’Organisation mondiale de la Santé a déclaré que la COVID-19 était pandémique. Depuis, plus de 2,1 millions de Canadiens ont reçu un diagnostic de COVID-19 et plus de 30 000 sont morts des suites de l’infection. Bien que le SRAS-CoV-2 ne soit pas transmissible par le sang, de nombreuses mesures ont été mises en place pour assurer la sécurité des donneurs et de l’approvisionnement en sang. Pour en savoir plus, voir la section 8.
Séroprévalence du SRAS-CoV-2 (COVID-19)
Au début de la pandémie, lorsqu’il y avait moins de 500 cas confirmés au Canada (23 mars 2020), des mesures de distanciation physique rigoureuses ont été mises en place dans la plupart des provinces. Grâce à ces mesures, la première vague de la pandémie s’est stabilisée en juillet et en août après avoir atteint son pic à la fin d’avril. Une deuxième vague a commencé à la fin de septembre 2020 et son pic est survenu en janvier 2021. Elle a été suivie d’une troisième, qui a émergé dans de nombreuses régions du Canada en mars 2021 et s’est estompée à la fin d’avril. Une quatrième vague a commencé au début d’août 2021 et s’est estompée à la fin d’octobre. À la mi-décembre 2021, une cinquième vague s’est déclarée. La vaccination des Canadiens a commencé en décembre 2020 et s’est poursuivie tout au long de 2021 (2 injections). Les concentrations d’anticorps atteignent généralement un pic dans le mois suivant la vaccination, avant de diminuer progressivement. Ces concentrations peuvent être beaucoup plus élevées après une deuxième ou une troisième dose de vaccin, ou lorsqu’une infection se produit avant ou après la vaccination. Au 20 novembre 2021, plus de 86 % de la population admissible avait reçu deux doses. Après novembre 2021, certaines tranches de la population canadienne sont devenues admissibles à une troisième dose.
Les cas recensés par la Santé publique ne sont pas révélateurs du taux d’infection réel, car certaines personnes infectées ne développent pas la maladie et d’autres ne se sentent pas assez malades pour aller se faire tester. De plus, le dépistage se fait peut-être de façon disproportionnée là où il y a des éclosions. Il est donc important d’effectuer des tests de détection des anticorps anti-SRAS-CoV-2 pour savoir quelle proportion de la population a été infectée (séroprévalence), déterminer quelle proportion a des anticorps induits par le vaccin et surveiller la séroprévalence tout au long de la pandémie. Les données recueillies servent à améliorer les modèles mathématiques utilisés pour prédire le cours de l’infection et éclairer les politiques de santé publique. En partenariat avec le Groupe de travail du Canada sur l’immunité face à la COVID-19, la Société canadienne du sang analyse des échantillons de dons pour détecter des anticorps contre le virus SRAS-CoV-2. Jusqu’à maintenant, plus de 290 000 échantillons de donneurs de partout au Canada ont été analysés, dont environ 160 000 en 2021. En 2021, la séroprévalence des anticorps dus aux infections naturelles est passée d’environ 1 % à environ 7 % pendant la dernière semaine de décembre. La séroprévalence des anticorps produits à la suite d’un vaccin est, quant à elle, passée d’environ 2 % en janvier à 90 % en juin et à 98 % en décembre. Le graphique de la figure 3 montre cette évolution.
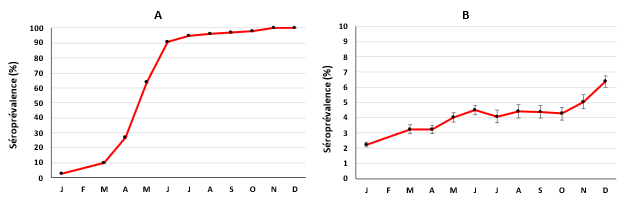
Les points représentent les tendances à intervalles mensuels et les barres représentent les intervalles de confiance à 95 %.
Partout dans le monde, les fournisseurs de sang ont mis à contribution leur capacité opérationnelle pour éclairer les décisions en matière de santé publique. La séroprévalence du SRAS-CoV-2 est demeurée faible au Canada, mais des écarts significatifs ont été observés selon la région, l’origine ethnique et le statut socioéconomique. La Société canadienne du sang continuera à jouer un rôle de premier plan pour aider les autorités à évaluer les politiques de santé publique, surveiller les disparités et suivre les concentrations d’anticorps aussi longtemps que ce sera nécessaire.
Grappe de cas au Nouveau-Brunswick
Depuis mars 2021, la Société canadienne du sang est en contact avec le Système de surveillance de la maladie de Creutzfeldt-Jakob du Canada, l’ASPC et Santé publique Nouveau-Brunswick (SPNB), qui enquêtent sur un syndrome neurologique observé dans la région de Moncton et de la Péninsule acadienne, au Nouveau-Brunswick. En date de mars 2022, les informations suivantes étaient accessibles au public : https://www2.gnb.ca/content/gnb/fr/ministeres/sante/syndrome-neurologique.html.
Sur les 48 cas, aucun ne remplissait l’ensemble des critères de la définition de cas. Seuls 25 des 48 cas répondaient aux critères de la démence à progression rapide. Seuls 19 d’entre eux présentaient au moins 4 des caractéristiques cliniques mentionnées dans la définition, qui ont été vérifiées directement par un médecin. Sur ces 19 cas, 1 n’a pas manifesté ces symptômes au cours des 18 à 36 premiers mois de la maladie. Un autre cas n’a pas rempli les critères pour les investigations complémentaires (en IRM, EEG et TEM) car un diagnostic alternatif a été fourni. Il n’y avait aucune preuve d’une maladie à prion connue dans aucun de ces cas. Dans les 17 autres cas, il y avait suffisamment de preuves pour des diagnostics alternatifs (ou des diagnostics alternatifs potentiels).
La Société canadienne du sang continue de suivre le dossier en collaboration avec Santé publique Nouveau-Brunswick. SPNB a fourni à la Société canadienne du sang les données de 14 personnes ayant déclaré des antécédents de don ou de transfusion. La Société canadienne du sang procède actuellement à un processus modifié de retraçage des receveurs. Quatre unités de globules rouges provenant de ces personnes ont été distribuées à quatre hôpitaux différents. Selon les dossiers des services de transfusion des hôpitaux, les quatre unités ont été transfusées. Les renseignements sur les personnes qui ont reçu ces unités de sang ont été communiqués à la Société canadienne du sang, qui les a acheminés à SPNB pour qu’elle puisse vérifier si ces receveurs figurent sur la liste des personnes incluses dans la grappe de cas. Aucune donnée probante n’indique que le sang puisse être le mode de transmission du syndrome neurologique présumé.
Babésiose
La babésiose est causée par la piqûre d’une tique à pattes noires (Ixodes scapularis), qui peut transmettre le parasite Babesia microti. Elle provoque habituellement des symptômes pseudo-grippaux modérés et bien des gens ne savent même pas qu’ils en ont été porteurs. La maladie peut toutefois se transmettre par transfusion sanguine et provoquer chez les receveurs des symptômes graves ou même la mort. À ce jour, les cas de babésiose dans la population générale ont été recensés principalement dans le nord-est et le Haut-Midwest des États-Unis, où plus de 1 500 cas sont enregistrés chaque année. On estime qu’au total, plus de 200 infections signalées aux États-Unis auraient été transmises par transfusion. Au Canada, le parasite n’est présent que chez un petit nombre de tiques. Il y a eu un cas de transmission de la babésiose par voie transfusionnelle en 1998 par un donneur qui avait voyagé dans le nord-est des États-Unis. Dans le cadre d’une étude réalisée en 2013 par la Société canadienne du sang et Héma-Québec, 13 993 dons de sang ont été analysés et aucun ne s’est révélé positif. Cette même année, le cas d’une personne non donneuse qui a été infectée par une piqûre de tiques a été signalé au pays. D’après la surveillance continue des tiques par les autorités sanitaires, le risque n’a pas augmenté. En 2018, une étude a été menée auprès d’un plus grand nombre de donneurs : 50 752 échantillons provenant de régions du sud du pays ont été analysés et 1 a obtenu un résultat positif au test d’amplification des acides nucléiques (TAAN) pour B. microti (don effectué au Manitoba, résultat indiquant une infection active). Des 14 758 échantillons testés pour la présence d’anticorps dirigés contre B. microti, 4 provenant du sud-ouest de l’Ontario ont affiché un résultat positif (mais négatif au TAAN, ce qui permet de supposer que l’infection s’était résorbée). En 2019, une personne qui est tombée malade peu de temps après avoir donné du sang a reçu un diagnostic d’infection par B. microti. L’infection a probablement été contractée dans le sud du Manitoba. Aucun receveur n’a été infecté à cause de ce don. Le risque estimé de transmission par transfusion d’une infection cliniquement pertinente est très faible au Canada : 0,08 par année (0 – 0,38) ou environ 1 en 12,5 ans. Le cadre décisionnel d’ABO a été utilisé pour mettre au point des stratégies d’atténuation des risques. D’autres études sont prévues pour suivre la possible expansion des espèces de Babesia au Canada.
Infections liées aux voyages à l’étranger
Les voyageurs peuvent ramener d’autres pays des infections transmissibles par le sang (figure 4). Le risque de contamination ne subsiste toutefois que pendant une certaine période après le retour au pays, le temps que l’organisme élimine l’infection du sang. Dans le cas de la malaria (paludisme), les risques sont présents dans certaines régions des Caraïbes, du Mexique, d’Amérique centrale, d’Amérique du Sud, d’Asie et d’Afrique. Les personnes qui reviennent de ces régions doivent attendre 3 mois avant de pouvoir donner du sang, soit suffisamment longtemps pour que les symptômes puissent se déclarer. Les personnes ayant résidé dans une région endémique doivent, elles, attendre pendant 3 ans, car il est possible qu’elles soient infectées pour une longue période sans présenter de symptômes évidents. D’autres virus transmis par les moustiques, tels que celui de la dengue, sont présents depuis longtemps dans les régions touristiques tropicales fréquentées par les Canadiens, mais au cours des dernières années, on a observé aux Caraïbes, au Mexique, en Amérique centrale et en Amérique du Sud, l’éclosion de virus qu’on n’y voyait pas auparavant, à savoir le Chikungunya et le Zika. Selon des modèles d’évaluation quantitative des risques, les risques que ces virus contaminent le système d’approvisionnement en sang sont très faibles. Toutefois, pour prévenir de futurs risques infectieux liés aux voyages, la Société canadienne du sang impose depuis 2016 une période d’attente de 3 semaines applicable à toute personne ayant voyagé dans une région autre que le Canada, les États-Unis et l’Europe. En 2020, la COVID-19 circulait déjà au Canada, et les infections liées aux voyages étaient aussi préoccupantes, en particulier celles découlant de nouveaux variants qui peuvent être rares au pays. Bien que la COVID-19 ne soit pas transmissible par transfusion, une période d’attente de 2 semaines a été mise en place pour tous les voyages à l’extérieur du Canada afin de protéger le personnel et les autres donneurs. Cette période d’attente s’applique également pour les voyages aux États-Unis et en Europe.
Les séjours prolongés ou cumulatifs qui sont considérés comme un risque pour la transmission de la variante de la maladie de Creutzfeldt-Jakob (vMCJ) entraînent une exclusion à vie du don de sang. La vMCJ est associée à l’ingestion de bœuf infecté pendant l’épidémie d’encéphalopathie spongiforme bovine, ou ESB (« maladie de la vache folle »), qui a touché le Royaume-Uni, l’Europe de l’Ouest et l’Arabie Saoudite. Sont donc exclues du don de sang les personnes qui ont résidé dans ces pays alors que de la viande contaminée était accessible à la consommation. Quant aux risques infectieux présents dans les autres pays, nous les surveillons de près afin de pouvoir réagir, le cas échéant.

Figure 4. Principales périodes d’attente imposées pour réduire les risques de contamination
4. Bactéries
Il y a des bactéries à la surface de la peau et ce sont généralement ces bactéries qui se retrouvent dans les dons de sang. Il arrive cependant que les bactéries présentes dans les produits sanguins proviennent du sang même des donneurs. Leur concentration, généralement faible au départ, peut atteindre des niveaux élevés dans les produits plaquettaires vu que ces produits sont entreposés à température ambiante. Cette prolifération bactérienne peut poser de sérieux risques pour les patients. C’est pour cette raison que la Société canadienne du sang soumet tous les mélanges de plaquettes et les plaquettes obtenues par aphérèse à un test de dépistage bactérien. Ce test est effectué au moyen du système BACT/ALERT, qui permet d’inoculer les échantillons en milieux aérobie (présence d’oxygène) et anaérobie (absence d’oxygène) et de surveiller la croissance bactérienne pendant 7 jours. Si une croissance bactérienne est observée, le produit qui est toujours dans les réserves de la Société canadienne du sang n’est pas distribué. Si le produit a déjà été expédié à un hôpital, il fait l’objet d’un rappel (s’il n’a pas encore été administré ou éliminé). En 2021, 109 863 produits plaquettaires (17 450 unités de plaquettes d’aphérèse et 92 413 mélanges de plaquettes) ont été testés; 112 unités de plaquettes d’aphérèse et 374 mélanges de plaquettes ont présenté une croissance bactérienne dans les flacons d’hémoculture. De ce nombre, 6 unités de plaquettes d’aphérèse et 112 mélanges de plaquettes ont montré une réelle contamination bactérienne. En outre, 6 unités de plaquettes d’aphérèse et 47 mélanges de plaquettes qui avaient donné des résultats positifs initiaux, sans confirmation par la suite, ont été transfusés, ou du moins délivrés. D’après les techniques d’analyse actuelles, cela représente une possibilité de contamination bactérienne (vrais positifs et positifs présumés) pour 171 produits, soit 15,6 produits sur 10 000.
5. Critères d’admissibilité au don de sang pour les hommes ayant des rapports sexuels avec des hommes
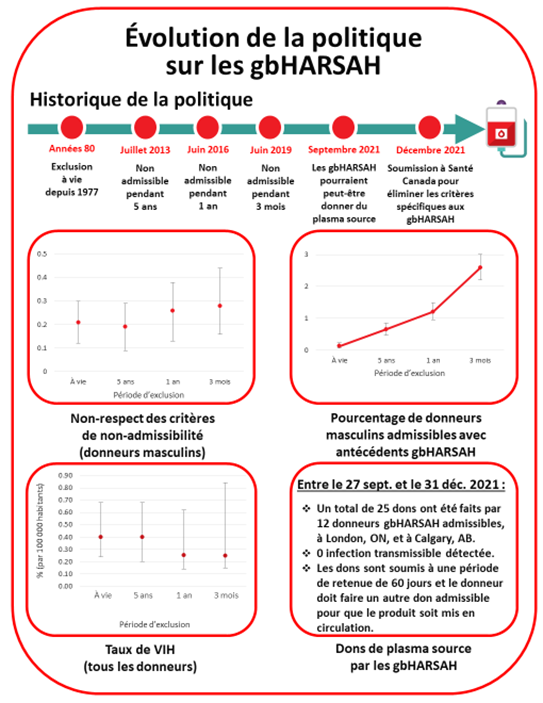
Dans les années 1980, afin de réduire les risques de transmission du VIH, il a été décidé que les hommes qui avaient eu des rapports sexuels avec d’autres hommes (HARSAH) depuis 1977, ne serait-ce qu’une seule fois, ne pouvaient pas donner de sang. Par la suite, les tests de dépistage et la surveillance des agents pathogènes émergents ont grandement été améliorés, de telle sorte que la période de non-admissibilité a été réduite à 5 ans en 2013, à 1 an en 2016, puis à 3 mois en 2019. Aucun de ces changements n’a fait augmenter le taux de VIH (figure 5). Un sondage anonyme a révélé que la réduction de la période de non-admissibilité a permis à un plus grand nombre d’hommes gais, bisexuels et autres hommes ayant des relations sexuelles avec des hommes (gbHARSAH) de donner du sang et n’a eu aucune conséquence négative sur le respect des critères en vigueur (figure 5). Le risque de distribuer une unité infectée par le VIH calculé en fonction d’une période de non-admissibilité de trois mois était très faible, soit 1 sur 19,9 millions de dons (1 sur 2,7 millions — 1 sur 1 668 millions).
Subventions de recherche sur les gbHARSAH
La Société canadienne du sang poursuit la révision de sa politique concernant la période de non-admissibilité des gbHARSAH. En 2017, la Société canadienne du sang et Héma‑Québec ont lancé un programme de subventions pour allouer à des chercheurs canadiens des sommes octroyées par Santé Canada. Le défi des chercheurs : proposer des critères de sélection qui permettraient d’abolir l’exclusion des gbHARSAH tout en préservant la sécurité de l’approvisionnement en sang. Quinze projets de recherche ont été subventionnés par voie de concours dans le cadre de ce programme. Deux des projets sont toujours en cours. En 2020, un deuxième programme de subventions par voie de concours a été lancé. Également financé par Santé Canada, ce programme est axé sur le don de plasma et les gbHARSAH; quatre projets ont obtenu un financement. Ces projets sont toujours en cours. Pour en savoir plus : www.sang.ca/fr/recherche/nos-activites/nos-projects-de-recherche?combine=msm
Don de plasma
Au Canada, depuis septembre 2021, les gbHARSAH sexuellement actifs sont admissibles au don de plasma source dans nos centres de London, en Ontario, et de Calgary, en Alberta, à condition de satisfaire certains critères : ne pas avoir eu de nouveau partenaire sexuel au cours des trois derniers mois, que le donneur et son partenaire aient eu des rapports sexuels uniquement entre eux au cours des trois derniers mois, et que le donneur remplisse tous les autres critères pour le don. La France dispose depuis 2016 d’un programme de don de plasma par aphérèse, qui permet aux gbHARSAH de donner du plasma s’ils elles n’ont eu qu’un seul partenaire sexuel au cours des 4 derniers mois. Au Canada comme en France, le plasma donné par les gbHARSAH est stocké jusqu’à ce que le donneur revienne donner 60 jours après son don et que le test soit à nouveau négatif. Le produit est alors distribué. En France, le plasma est utilisé pour des transfusions. Au Canada, le plasma est utilisé pour fabriquer des produits à base de plasma et le processus de fabrication comprend un traitement qui neutralise un large spectre d’agents pathogènes.
Du 27 septembre au 31 décembre 2021, il y a eu 12 dons initiaux de plasma provenant de gbHARSAH sexuellement actifs satisfaisant aux critères, et 7 donneurs sont revenus pour faire d’autres dons (25 dons). Tous les dons ont été testés négatifs pour les marqueurs de maladies infectieuses et seront admissibles à la levée de la quarantaine si le donneur revient faire un nouveau don après la période de 60 jours. Pour en savoir plus sur l’admissibilité au don de plasma : sang.ca/fr/plasma/puis-je-donner/hommes-ayant-des-rapports-sexuels-avec-des-hommes
Sélection des donneurs basée sur les pratiques sexuelles
De nombreux pays sont passés d’une exclusion à vie à une période de non-admissibilité définie. Récemment, plusieurs pays ont supprimé les périodes de non-admissibilité basées sur une période d’abstinence en faveur d’une sélection basée sur les pratiques individuelles. Les États-Unis imposent actuellement une période d’attente de trois mois; le Royaume-Uni et les Pays-Bas n’imposent plus d’exclusion temporaire basée sur une période d’abstinence depuis 2021, et la France a annoncé récemment qu’elle supprimerait la période de non-admissibilité en 2022, tous ces pays appliquant différentes mesures de réduction des risques. La Société canadienne du sang a lancé un autre sondage sur la conformité à la fin de 2021 pour évaluer avec plus de précision l’impact de l’exclusion de trois mois et déterminer si tous les donneurs sont à l’aise de se faire poser des questions sur leurs pratiques sexuelles.
En décembre 2021, la Société canadienne du sang a soumis à Santé Canada, l’organisme qui la régit, une demande proposant de supprimer l’exclusion de trois mois pour les hommes ayant eu des relations sexuelles avec un autre homme et de la remplacer par des questions sur les pratiques sexuelles à risque qui seraient posées à tous les candidats au don.
6. Retraçage des donneurs et des receveurs
Tous les cas de transmission d’infections possiblement associée à une transfusion font l’objet d’une enquête. Lorsqu’un donneur se révèle positif à un test de dépistage d’un agent infectieux ou qu’il nous signale, après le don, qu’il est atteint d’une infection transmissible par transfusion (même s’il ne s’agit pas d’une infection pour laquelle des tests sont normalement effectués), le programme de retraçage des receveurs et des donneurs en est informé. Un retraçage des receveurs est amorcé lorsqu’un don, qui vient d’être fait ou a été fait il y a longtemps, est identifié comme étant infecté. Les hôpitaux sont alors priés de communiquer avec les personnes ayant reçu les produits associés au don en question afin de les inviter à passer un test de dépistage. Le retraçage des donneurs est lancé lorsqu’on constate qu’un receveur a une infection transmissible et qu’une transfusion est confirmée. L’enquête de retraçage a alors pour but de déterminer si le receveur a contracté l’infection à cause de la transfusion. Les hôpitaux fournissent la liste de tous les produits sanguins que la personne a reçus et la Société canadienne du sang communique avec les donneurs concernés pour leur demander de passer un test de dépistage, à moins que les résultats des tests pertinents soient disponibles.
En 2021, 33 enquêtes ont été menées pour retracer des receveurs : 29 pour le dépistage du VHC, 2 pour le VIH, 1 pour le VHB et 1 pour le HTLV. Vingt-six de ces enquêtes visaient des donneurs ayant obtenu un résultat positif à des marqueurs de maladies transmissibles, et 7 étaient associées à des tests externes ou à un avis de santé publique. De ces 33 enquêtes, 28 ont été fermées (tous les receveurs qui ont pu être joints ont été testés), et 5 sont toujours ouvertes. Par ailleurs, 18 enquêtes ouvertes dans les années précédentes ont été fermées en 2021. Aucune enquête close n’a été liée à une transmission par transfusion.
Le nombre d’enquêtes pour retracer des receveurs à la suite de signalements de sources externes s’est élevé à 13 en 2021 : 12 cas de VHC et 1 cas de VHB. De ce nombre, 11 ont été fermées (tous les donneurs qui ont pu être joints ont été testés) et 2 sont encore ouvertes. En outre, 16 enquêtes ouvertes dans les années précédentes ont été closes en 2021. Aucune enquête close n’a été associée à une transmission d’un agent infectieux par transfusion.
7. Cellules souches sanguines
Les cellules souches peuvent se renouveler et se transformer en cellules sanguines (globules rouges, globules blancs ou plaquettes). Chez les adultes, ces cellules se trouvent surtout dans la moelle des gros os, mais on en trouve aussi, quoiqu’en moins grand nombre, dans la circulation sanguine. Le sang du cordon ombilical d’un nouveau-né en est riche. Les cellules sont prélevées du cordon ombilical et du placenta après la naissance d’un bébé en santé. Les cellules souches peuvent donc être extraites de la moelle osseuse, du sang circulant dans l’organisme (cellules souches du sang périphérique) ou du cordon ombilical (sang de cordon) après la naissance d’un bébé. Ces cellules jouent un rôle très important dans le traitement de maladies comme les leucémies, les lymphomes et les myélomes multiples. La Société canadienne du sang a un programme national comprenant un registre de donneurs adultes et une banque de sang de cordon. Les tests de dépistage pratiqués sur tous les produits de cellules souches visent les mêmes marqueurs que pour le sang total.
Registre de donneurs de cellules souches de la Société canadienne du sang
Le Registre de donneurs de cellules souches de la Société canadienne du sang s’adresse aux Canadiens qui désirent donner des cellules souches de moelle osseuse ou de sang périphérique à toute personne qui pourrait en avoir besoin à un moment ou un autre. Le processus de qualification comprend un questionnaire portant sur les facteurs de risque d’infections transmissibles ainsi que le typage des antigènes leucocytaires humains ou HLA. En 2021, le registre comptait quelque 442 000 inscrits. Au total, 452 personnes ont été identifiées comme étant potentiellement compatibles avec un receveur et ont subi des tests additionnels, ce qui représente une diminution par rapport aux années précédentes. La pandémie de COVID-19 en est la cause principale, mais aussi le fait que l’on a choisi moins de personnes inscrites pour des patients étrangers en raison des restrictions de voyage limitant le transport des unités de cellules souches. Une personne inscrite qui a été testée a obtenu un résultat positif pour le VHC.
Banque de sang de cordon de la Société canadienne du sang
En 2021, la Banque de sang de cordon de la Société canadienne du sang a recueilli du sang de cordon dans quatre hôpitaux (Ottawa, Brampton, Edmonton, and Vancouver). Les femmes enceintes qui accouchent dans l’un de ces hôpitaux et souhaitent faire don du sang de cordon de leur nouveau-né doivent remplir un questionnaire médical et déclarer toute maladie transmissible ainsi que les facteurs de risque qui y sont liés. Si le don convient à une greffe (c’est-à-dire si la quantité de cellules souches est suffisante) et que tous les tests de dépistage ont donné des résultats négatifs, les cellules sont congelées et conservées jusqu’à ce qu’un patient en ait besoin. En 2021, sur les 424 échantillons de sang maternel testés, un seul a donné un résultat positif pour le HTLV.
8. Sécurité des donneurs
Réactions indésirables chez les donneurs
La Société canadienne du sang prend de nombreuses précautions pour le bien des donneurs : questionnaire médical, test d’hémoglobine, collation et surveillance après le prélèvement. Si la plupart des donneurs n’éprouvent aucun problème pendant ou après le don, il est néanmoins important de faire un suivi des incidents pour améliorer la prise en charge. Le tableau 4 présente une définition des différentes réactions indésirables pouvant survenir.
Tableau 4. Réactions et définitions
| Réactions | Définitions |
|---|---|
| Malaise vagal Modéré Grave |
Perte de conscience du donneur (évanouissement) Inconscience pendant moins de 60 secondes et aucune complication Inconscience pendant plus de 60 secondes ou complications |
| Incident cardiovasculaire important | Douleur thoracique ou infarctus du myocarde dans les 24 heures suivant le don; réaction pouvant être liée ou non au don |
| Resaignement | Saignement survenant spontanément au point de ponction après le don |
| Irritation nerveuse | Irritation ou lésion nerveuse durant le prélèvement, généralement décrite comme une douleur aiguë et lancinante, un picotement dans le bras ou un engourdissement |
| Inflammation/infection | Rougeur ou infection au point d’insertion de l’aiguille; se produit habituellement plusieurs jours après le don |
| Réaction allergique locale | Éruption cutanée causée par le pansement ou la solution utilisée pour nettoyer la peau; vésicules sur la peau |
| Douleur au bras | Douleur généralement due au brassard du tensiomètre, au garrot ou à la position du bras |
| Bleu/hématome | Coloration sombre temporaire de la peau due au saignement d’un vaisseau sanguin au moment du prélèvement |
| Ponction artérielle | Insertion de l’aiguille dans une artère au lieu d’une veine |
La figure 6 montre les taux de réaction enregistrés en 2021 pour 10 000 dons de sang total. Les résultats de 2020 sont indiqués à des fins de comparaison. Le taux de malaises vagaux modérés n’a pas évolué de façon significative (p = 0,06), mais le taux de malaises graves a été considérablement plus élevé (p < 0,01). Les gens les plus susceptibles de faire une réaction sont ceux qui font leur premier don, les jeunes donneurs (17 à 25 ans) et les femmes. Le système de déclaration des effets indésirables est orienté vers la saisie des réactions modérées et graves. La plupart du temps, les réactions sont légères; par exemple, des étourdissements ou un bleu au point d’insertion de l’aiguille. Toutefois, ces réactions ne sont consignées que si le donneur en fait mention à un moment donné après le don. Le tableau 5 présente la répartition des cas d’évanouissement (malaises modérés et graves) chez les donneurs de sang total selon le sexe et le type de donneur.
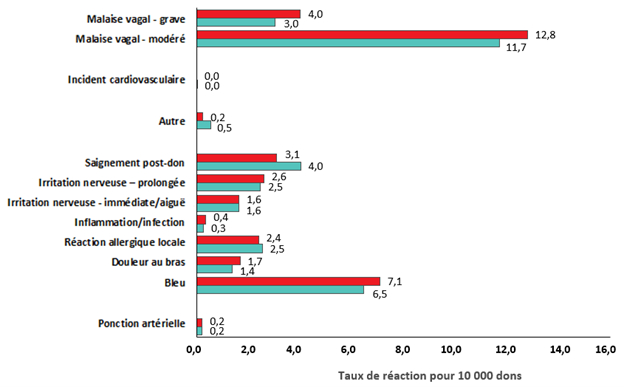
Tableau 5. Évanouissements (malaises vagaux) en 2021 (sur 10 000 prélèvements)
| Malaises modérés et graves (tous) | Malaises associés à une blessure | |||
|---|---|---|---|---|
| Type de don | Homme | Femme | Homme | Femme |
| Primo-donneur | 70,5 | 95,0 | 3,4 | 8,7 |
| Donneur existant | 6,5 | 17,2 | 0,4 | 1,2 |
|
De façon générale, les malaises associés à une blessure n’étaient pas graves (bleus, coupures dues à une chute). * Pour les malaises modérés et graves, toutes les comparaisons (homme vs femme, primo-donneur vs donneur régulier) étaient statistiquement significatives (p < 0,01). Pour les malaises associés à une blessure, toutes étaient significatives (p < 0,01). |
||||
Pour réduire le risque de transmission de la COVID-19, les centres de donneurs ont commencé à demander aux donneurs de consommer à l’extérieur du centre les collations offertes après le don. Ils ont aussi cessé de distribuer des collations salées et des bouteilles d’eau avant le prélèvement. Les donneurs étaient toutefois encouragés à prendre une collation et à boire de l’eau avant leur arrivée au centre de donneurs. La distribution de collations salées et d’eau avant le don a été instaurée en 2019 pour réduire les malaises vagaux (évanouissements), tout comme la pratique d’exercices musculaires pendant le prélèvement, ces exercices contribuant également à réduire le risque de malaise vagal. Ces mesures faisaient partie de l’Initiative pour le bien-être des donneurs. La figure 7 montre les taux de réaction avant la mise en place de l’Initiative, pendant son application et après l’arrêt de la distribution d’eau et de collations salées. On constate une baisse des malaises vagaux pour tous les groupes après la mise en place des mesures de bien-être. On observe également que les réactions vasovagales ont augmenté lorsque les mesures de bien-être des donneurs ont été réduites en raison de la pandémie de COVID-19. Cette tendance n’est toutefois significative que chez les primo-donneurs et les donneurs réguliers de sexe masculin, en partie en raison du petit nombre de réactions avec de grands intervalles de confiance (p < 0,01).
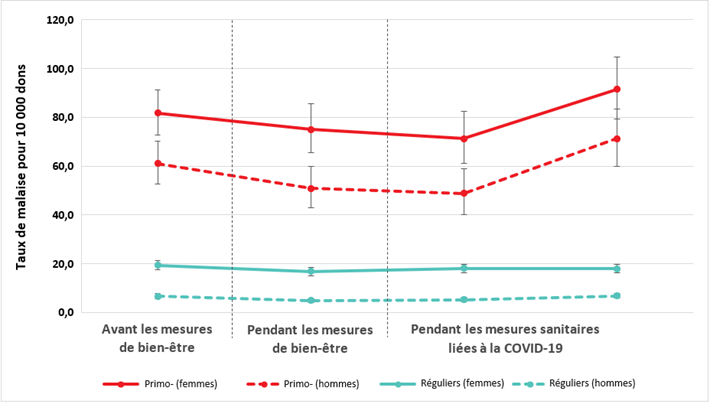
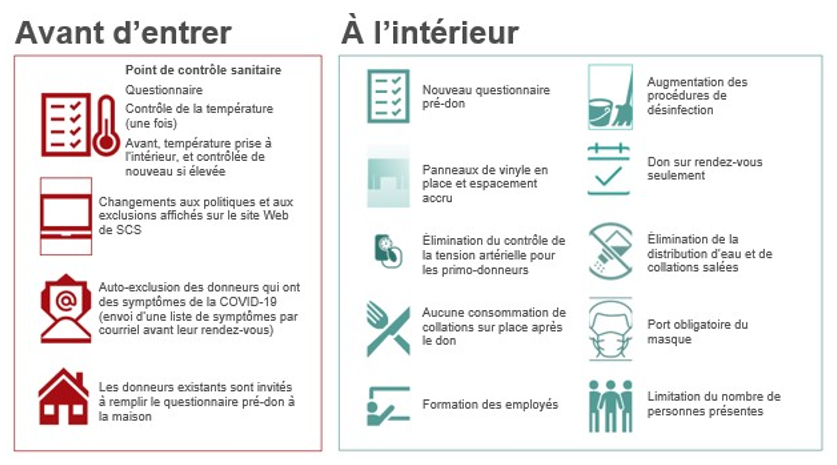
COVID-19 et sécurité des donneurs
À l’heure actuelle, aucune donnée ne démontre que le SRAS-CoV-2 est transmissible par le sang. Il y a toutefois des inquiétudes sur deux plans : 1) la possibilité que des donneurs, des bénévoles et des employés puissent être infectés dans les centres de donneurs; 2) le risque de manquer de sang. La figure 8 présente certaines des mesures auxquelles les donneurs devaient se conformer avant d’entrer dans un centre de donneurs et une fois qu’ils étaient à l’intérieur. En mars 2020, une période d’attente de deux semaines a été instaurée pour les personnes ayant voyagé à l’extérieur du Canada (auparavant, l’attente était de trois semaines pour les voyages effectués ailleurs qu’au Canada, aux États-Unis et en Europe). Les donneurs qui ont eu la COVID-19 devaient attendre deux semaines après la disparition des symptômes. Pour ceux qui avaient été en contact avec une personne infectée, la période de non-admissibilité était également de deux semaines. Par la suite, il a été décidé que les personnes ayant été hospitalisées pour la COVID-19 seraient écartées du don de sang pendant trois semaines après leur rétablissement.
Taux d’hémoglobine et réserves de fer des donneurs
L’hémoglobine est la composante des globules rouges qui transporte l’oxygène. Comme elle est riche en fer, on associe généralement taux d’hémoglobine et réserves de fer. Un faible taux d’hémoglobine — raison la plus courante pour laquelle un donneur ne peut pas donner de sang — équivaut donc à de faibles réserves de fer. Des études réalisées à la Société canadienne du sang ont montré que les donneurs qui ont le plus souvent de faibles réserves de fer sont les femmes ainsi que les personnes qui donnent du sang souvent, que ce soient des hommes ou des femmes. Les donneurs masculins dont le taux d’hémoglobine est limite sont plus susceptibles d’avoir de faibles réserves de fer. Pour réduire le risque de carence en fer, deux mesures ont été adoptées en 2017 : le taux d’hémoglobine minimal pour les hommes est passé de 125 g/l à 130 g/l et pour les femmes, l’intervalle minimal entre deux dons de sang total est passé de 56 à 84 jours. Cette période d’attente plus longue permet aux femmes de refaire leurs réserves de fer et de revenir à un taux normal d’hémoglobine. Pendant la pandémie, pour réduire le risque de pénuries de produits sanguins advenant une baisse des dons, on a abaissé le taux d’hémoglobine minimal à 120 g/l pour les femmes et à 125 g/l pour les hommes, de juillet à octobre 2020. La figure 9 montre que durant cette période, les taux de refus sont passés de 7 % à 3,2 % (p < 0,01) chez les femmes et de 1,5 % à 0,8 % (p < 0,01) chez les hommes. Toutefois, après le mois d’octobre, les taux d’hémoglobine minimaux ont été ramenés aux valeurs initiales et le nombre de refus a augmenté, en particulier chez les femmes, où le nombre de refus a été plus élevé qu’avant la pandémie et l’est resté.
Le site Web sang.ca contient de l’information sur le fer et la sécurité transfusionnelle, tout comme le dépliant Ce que vous devez savoir avant de donner du sang, que les donneurs sont tenus de lire avant chaque don.
9. Services diagnostiques
Les laboratoires de services diagnostiques analysent principalement le sang de femmes enceintes (analyses périnatales) et celui de patients devant recevoir des transfusions (analyses de compatibilité croisée et de référence). Certains laboratoires de la Société canadienne du sang fournissent tous les types de services.
| Maternel | 98,22% |
| Paternel | 0,73 % |
| Sang de cordon | 1,05 % |
|
170 969 échantillons analysés |
Laboratoires d’analyses périnatales
Les laboratoires d’analyses périnatales fournissent des services de groupage sanguin et de recherche d’anticorps anti-érythrocytaires, dont certains peuvent causer la maladie hémolytique du fœtus et du nouveau-né. L’objectif de ces analyses est 1) d’identifier les patientes Rh négatif afin que puisse être recommandé un traitement permettant de prévenir l’apparition des anticorps anti-D, et 2) d’identifier les patientes possédant des anticorps problématiques afin qu’elles soient suivies et, au besoin, mises sous traitement. Les laboratoires réalisent aussi des analyses pour les pères, les nouveau-nés et les fœtus. En 2021, les analyses ont révélé 1 101 cas de patientes enceintes possédant des anticorps anti-érythrocytaires. La figure 10 montre les anticorps les plus communément susceptibles de présenter un risque pour le bébé.
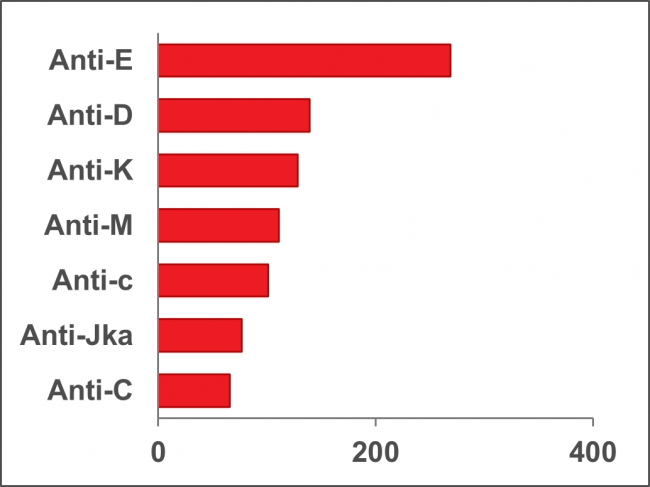
Remarque : L’anti-M a rarement une importance clinique.
Laboratoires d’analyses de compatibilité croisée et de référence
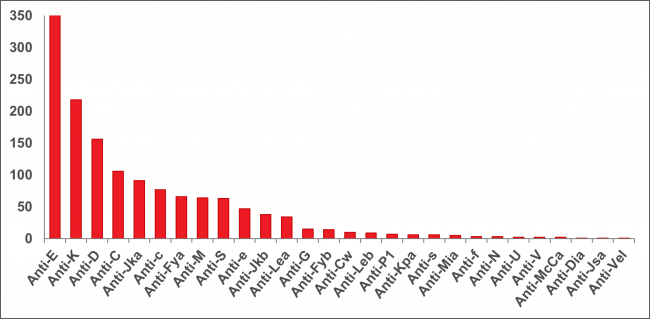
Les laboratoires de référence fournissent des services d’analyses pour les patients nécessitant une compatibilité exacte entre leur groupe sanguin et celui du sang qui doit leur être transfusé. Ils réalisent également des recherches d’anticorps pour les patients possédant des anticorps anti-érythrocytaires inhabituels et présentant des besoins spéciaux en matière de compatibilité. La figure 11 montre le nombre de différents types d’anticorps identifiés chez les patients avant toute transfusion (2 165 patients). Il peut être difficile de trouver des produits sanguins appropriés pour les patients qui possèdent des anticorps ou antigènes rares. Le Laboratoire national de référence pour l’immunologie plaquettaire, à Winnipeg, au Manitoba, aide les professionnels de la santé dans la prise en charge des patients thrombopéniques en effectuant le typage HLA et HPA (antigènes plaquettaires humains) ainsi que des tests de détection d’anticorps anti-HLA et anti-HPA. Des plaquettes ayant fait l’objet d’un typage HLA et HPA sont disponibles pour le soutien transfusionnel de ces patients.
Pour en savoir plus : blood.ca/en/hospital-services/laboratory-services/surveys
10. Répartition démographique des donneurs
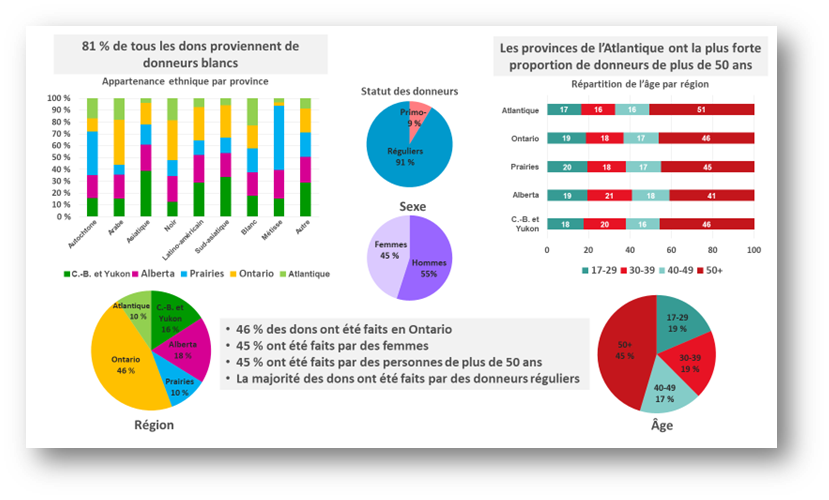
Les taux de dons de sang total répartis par facteurs démographiques sont présentés dans les figures 12 et 13. On pose à tous les donneurs de sang une question facultative sur leur groupe racial/ethnique, ce qui aide le laboratoire à sélectionner les échantillons des donneurs pour des tests supplémentaires de dépistage de groupes sanguins rares, plus fréquents dans certaines populations. Plus de 95 % des donneurs répondent à cette question. La plupart des dons sont effectués par des donneurs qui s’identifient comme blancs (81 %), et l’origine ethnique des donneurs racisés varie selon la région géographique. La plupart des dons sont faits par des donneurs réguliers, un peu plus de la moitié, par des hommes, près de la moitié (45 %), par des personnes âgées de plus de 50 ans et près de la moitié (46 %) proviennent de l’Ontario.
Bibliographie
Sélection des donneurs
Goldman M, Butler-Foster T, Lapierre D, O’Brien SF, Devor A. Trans people and blood donation. Transfusion 2020;60:1084-1092.
Vesnaver E, Goldman M, O’Brien SF et al. Barriers and enablers to source plasma donation by gay, bisexual and other men who have sex with men under revised eligibility criteria: protocol for a multiple stakeholder feasibility study. Health Res Policy Sys 2021;18:131.
O’Brien SF, Goldman M, Robillard P, Osmond L, Myhal G, Roy E. Donor screening question alternatives to men who have sex with men time deferral: Potential impact on donor deferral and discomfort. Transfusion 2021;61:94-101.
Saeed S, Goldman M, Uzicanin S, O’Brien SF.Evaluation of a Pre-exposure Prophylaxis (PrEP)/ Post Exposure Prophylaxis (PEP) Deferral Policy among Blood Donors Transfusion 2021;61:1684-1689.
Germain M, Gregoire Y, Custer BS, Goldman M, et al. An international comparison of HIV prevalence and incidence in blood donor and general population: a BEST Collaborative study. Vox Sang 2021;61:2530-2537.
Goldman M. How do I think about blood donor eligibility criteria for medical conditions? Transfusion 2021;61:2530-2537.
Caffrey N, Goldman M, Osmond L, Yi QL, Fan W, O’Brien SF. HIV incidence and compliance with deferral criteria over three progressively shorter time deferrals for men who have sex with men in Canada. Transfusion 2022;62:125-134.
Risques résiduels
O’Brien SF, Yi Q-L, Fan W, Scalia V, Goldman M, Fearon MA. Residual risk of HIV, HCV and HVB in Canada. Transfus and Apher Sci 2017; 56:389-391.
O’Brien SF, Gregoire Y, Pillonel J, Steele WR, Custer B, Davison K, Germain M, Lewin A, Seed CR. HIV residual risk in Canada under a three-month deferral for men who have sex with men. Vox Sang 2020;115:133-139.
Babesia microti
O’Brien SF, Delage G, Scalia V, Lindsay R, Bernier F, Dubuc S, Germain M, Pilot G, Yi QL, Fearon MA. Seroprevalence of Babesia microti infection in Canadian blood donors. Transfusion 2016;56:237-243.
Tonnetti L, O’Brien SF, Gregoire Y, Proctor MC, Drews SJ, Delage G. Prevalence of Babesia in Canadian blood donors: June-October 2018. Transfusion 2019;59:3171-3176.
O’Brien SF, Drews SJ, Yi QL, Bloch EM, Ogden NH, Koffi JK, Lindsay LR, Gregoire Y, Delage G. Risk of transfusion-transmitted Babesia microti in Canada. Transfusion 2021;61:2958-2968
Drews SJ, Van Caeseele P, Bullard J, Lindsay LR, Gaziano T, Zeller MP, Lane D, Ndao M, Allen VG, Boggild AK, O’Brien SF, Marko D, Musuka C, Almiski M, Bigham M. Babesia microti in a Canadian blood donor and lookback in a red blood cell recipient. Vox Sang 2022;117:438-441.
Hépatite E
Fearon MA, O’Brien SF, Delage G, Scalia V, Bernier F, Bigham M, Weger S, Prabhu S, Andonov A. Hepatitis E in Canadian blood donors. Transfusion 2017;57:1420-1425.
Delage G, Fearon M, Gregoire Y, Hogema BM, Custer B, Scalia V, Hawes G, Bernier F, Nguyen ML, Stramer S. Hepatitis E virus infection in blood donors and risks to patients in the United States and Canada. Trans Med Rev 2019;33:139-145.
Bactéries
Ramirez-Arcos S, Evand S, McIntyre T, Pang C, Yi QL, DiFranco C, Goldman M. Extension of platelet shelf life with an improved bacterial testing algorithm. Transfusion 2020;60:2918-2928.
Paludisme
O’Brien SF, Ward S, Gallian P, Fabra C, Pillonel J, Davison K, Seed CR, Delage G, Steele WR, Leiby DA Malaria blood safety policy in five non-endemic countries: a retrospective comparison through the lens of the ABO risk-based decision-making framework. Blood Transfus 2019;17:94-102.
HTLV
O’Brien SF, Yi QL, Goldman M, Gregoire Y, Delage G. Human T-cell lymphotropic virus: A simulation model to estimate residual risk with universal leukoreduction and testing strategies in Canada. Vox Sang 2018;113:750-759
Virus Zika
Germain M, Delage G, O’Brien SF, Grégoire Y, Fearon M, Devine D. Mitigation of the threat posed to transfusion by donors traveling to Zika-affected areas: a Canadian risk-based approach. Transfusion 2017;57:2463-2468.
Murphy MS, Shehata N, Colas JA, Chassé M, Fergusson DA, O’Brien SF, Goldman M, Tinmouth A, Forster AJ, Wilson K. Risk of exposure to blood products during pregnancy: guidance for Zika and other donor deferral policies. Transfusion 2017;57:811-815.
COVID-19
Stanworth SJ, New HV, Apelseth TO, Goldman M et al. Effects of the COVID-19 pandemic on supply and use of blood for transfusion. The Lancet Haematology 2020;7:757-764
Saeed S, Drews SJ, Pambrun C, Yi QL, Osmond L, O’Brien SF. SARS-CoV-2 seroprevalence among blood donors after the first COVID-19 wave in Canada. Transfusion 2021;61:862-872.
Drews SJ, Hu Q, Samson R, Abe KT, Rathod B, Colwill K, Gingras AC, Yi QL, O’Brien SF. SARS-CoV-2 virus-like particle neutralization capacity in blood donors depends on serological profile and donor-declared SARS-CoV-2 vaccination history. Microbiol Spectr 2022;10:e0226221.
Reedman CN, Drews SJ, Yi QL, Pambrun C, O’Brien SF. Changing patterns of SARS-CoV-2 seroprevalence among Canadian blood donors during the vaccine era. Microbiol Spectr 2022 dpi: 10.1128/spectrum.00393-22.
Carence en fer
Goldman M, Uzicanin S, Osmond L, Yi QL, Scalia V, O’Brien SF. Two year follow-up of donors in a large national study of ferritin testing. Transfusion 2018;25:2868-2873.
Goldman M, Yi QL, Steed T, O’Brien SF. Changes in minimum hemoglobin and interdonation interval: impact on donor hemoglobin and donation frequency. Transfusion 2019;59:1734-1741.
Chasse M, Tinmouth A, Goldman M et al. Evaluating the clinical effect of female donors of child-bearing age on maternal and neonatal outcomes: A cohort study. Transfusion Medicine Reviews, 2020;24:117-123.
Blake JT, O’Brien SF, Goldman M. The impact of ferritin testing on blood availability in Canada. Vox Sang 2022;117:17-26.
Bien-être du donneur
Goldman M, Uzicanin S, Marquis-Boyle L, O’Brien SF. Implementation of measures to reduce vasovagal reactions: Donor participation and results. Transfusion 2021;61:1764-1771.
Goldman M, Germain M, Gregoire Y, Vassallo RR, Kamel H, Bravo M, O’Brien SF. Safety of blood donation by individuals over age 70 and their contribution to the blood supply in five developed countries: a BEST Collaborative group study. Transfusion 2019; 59:1267-1272.
Annexe I: Historique des tests de dépistage
| Marqueur | Entrée en vigueur* | |
|---|---|---|
| 1 | Syphilis | 1949 |
| 2 | Virus de l’hépatite B (VHB) | |
| AgHBs | 1972 | |
| Anticorps anti-HBc | 2005 | |
| Test d’amplification des acides nucléiques (TAAN) – VHB | 2011 | |
| 3 | Virus de l’immunodéficience humaine (VIH) | |
| ELISA (enzyme-linked immunosorbent assay) anti-VIH-1 | 1985 | |
| ELISA – anti-VIH-1/2 | 1992 | |
| Antigène p24 – VIH-1 | 1996 (supprimé en 2003, repris en 2021) | |
| TAAN – VIH-1 | 2001 | |
| ELISA – anti-VIH-1/2 (dont le sous-type O du VIH-1) | 2003 | |
| 4 | Virus humain T-lymphotrope (HTLV) | |
| Anti-HTLV-II | 1990 | |
| Anti-HTLV-I/II | 1998 | |
| 5 | Virus de l’hépatite C (VHC) | |
| ELISA – anti-VHC | 1990 | |
| TAAN – VHC | 1999 | |
| 6 | Virus du Nil occidental (VNO) | |
| TAAN – VNO | 2003 | |
| 7 | Dépistage sélectif de la maladie de Chagas (Trypanosoma cruzi) | 2010 |
| 8 | Bactéries | |
| BacT/Alert | 2004 | |
| BacT/Alert modifié pour les plaquettes de sept jours | 2017 | |
| *Années d’entrée en vigueur des premiers dépistages, qui ont, depuis, évolué. | ||
Annexe II
(Remarque : les échelles de ces graphiques diffèrent pour l’axe des y.)
Annexe III
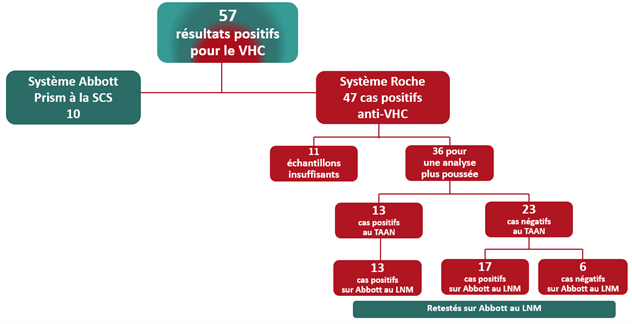
Tous les échantillons réactifs au TAAN du VHC ont été réactifs sur les deux plateformes (Roche [Société canadienne du sang, SCS] et Abbott [Laboratoire national de microbiologie de l’Agence de la santé publique du Canada, LNM]). Parmi les échantillons non réactifs au TAAN, 17 (74 %) ont été réactifs sur les deux plateformes, et 6 (26 %) ont été non réactifs sur la plateforme Abbott. Les 6 résultats INNO-LIA discordants ont été examinés. Tous ont montré des signaux relativement faibles (par ex., de faibles niveaux d’anticorps anti-HCV) sur le système Roche. Trois provenaient de donneurs réguliers et étaient considérés comme de vrais échantillons réactifs qui auraient pu être manqués lors des tests antérieurs. Trois provenaient de primo-donneurs; deux d’entre eux étaient considérés comme de vrais réactifs et un comme un faux réactif.